Die Macht der Darmbakterien
Unsere Darmbewohner helfen uns nicht nur bei der Verdauung. Sie haben offenbar auch die Finger im Spiel, wenn es um unsere schlanke Linie, unser Verhalten und unsere Gefühle geht.
Wie unsere Darmbakterien uns beeinflussen
Heute weiß man: Eine gesunde Darmflora ist nicht nur wichtig für eine gut funktionierende Verdauung. Denn die Zusammensetzung unserer Darmbakterien hat erhebliche Effekte auf unsere Gesundheit und unser Wohlbefinden. Unser Immunsystem, der Stoffwechsel – ja, sogar unser Körpergewicht und unsere Emotionen – werden offenbar durch Signale beeinflusst, die ganz tief „aus dem Bauch“ kommen. Lange Zeit war die Wissenschaft bei der Untersuchung der Darmbewohner darauf angewiesen, die Bakterienkulturen außerhalb des Körpers zu kultivieren, also anzuzüchten. Dies gelingt jedoch nur bei einem sehr kleinen Teil der Mikroben, die den menschlichen Darm besiedeln. Erst in den letzten Jahren ist es dank moderner Untersuchungsmethoden gelungen, zahlreiche neue und spannende Erkenntnisse über unsere Darmbakterien zu erlangen.
Mensch oder Bakterie – wer ist in der Mehrheit?
Der Mensch wird von unzähligen Mikroben besiedelt. Die Winzlinge leben auf unserer Haut und auf unseren Schleimhäuten – zum Beispiel im Mund, im Darm oder in der Vagina. Die meisten Bakterien tummeln sich in unserem Dickdarm.
Seit den 1970er Jahren ging man davon aus, dass die Anzahl „unserer“ Bakterien die Zahl unserer Körperzellen um ein Zehnfaches übersteigt und sie somit eindeutig in der Mehrzahl sind. Doch Forscher aus Israel und Kanada haben noch einmal nachgerechnet und kamen zu einem anderen Ergebnis.1 Diesen neuen Schätzungen zufolge ist das Verhältnis Körperzellen-zu-Mikroorganismen ungefähr ausgeglichen, also etwa 1:1. Das gilt zumindest für den jungen und etwa 70 Kilo schweren „Referenz-Mann“, den sie ihren Rechnungen zugrunde legten. Der bestehe, so die Forscher, aus etwa 30 Billionen (3 x 1013) menschlichen Zellen und werde von etwa 39 Billionen (3,9 x 1013) Mikroben bevölkert. Da die Bakterien allerdings viel kleiner sind und weniger wiegen als menschliche Zellen, machen sie laut dieser Berechnungen nur etwa 0,3 Prozent des Körpergewichts (ca. 0,2 Kilo) aus.
Fakt ist: Die Anzahl der Mikroben, mit denen wir „zusammenleben“, ist unvorstellbar hoch – wir sind also nicht allein. Zudem ist davon auszugehen, dass es weniger auf die genaue Anzahl unserer Mitbewohner ankommt, sondern dass vielmehr ausschlaggebend ist, welche Auswirkungen sie auf unsere Gesundheit und unser Wohlbefinden haben.
Die Darmflora – was ist das eigentlich?
Der Begriff Darmflora (Flora = Pflanzenwelt) geht darauf zurück, dass Bakterien früher dem Pflanzenreich zugeordnet wurden. Heute sprechen Mediziner von der sogenannten „intestinalen Mikrobiota“. Damit ist die Gesamtheit aller im Darm lebenden Mikroorganismen gemeint. 99 Prozent davon sind Bakterien, aber auch Hefepilze und Viren zählen zur normalen Darmflora.
Tatsächlich siedeln im ganzen Verdauungstrakt Mikroorganismen – doch welche Spezies in welcher Dichte vorkommen, ist ganz unterschiedlich. Im Magen ist die Bakteriendichte normalerweise gering, da die Magensäure die meisten Bakterien abtötet. Auch der obere Dünndarm ist vergleichsweise dünn besiedelt. In Richtung Dickdarm nimmt die Bakteriendichte allerdings immer mehr zu – und dort ist sie am höchsten.
Welche Bakterien leben im Darm?
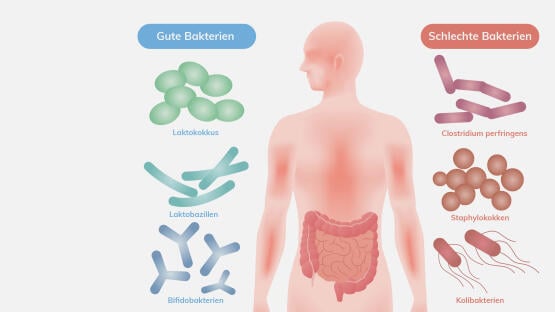
Bekannt sind heute etwa 1.000 verschiedene Darmbakterien. In der Regel beherbergt ein Mensch jedoch nur etwa 150 verschiedene Bakterienarten. Die meisten unserer Mitbewohner machen sich nützlich und lösen keine Krankheiten aus. Zu diesen erwünschten Darmbewohnern zählen zum Beispiel Laktobazillen und Bifidobakterien. Andere wiederum sind „fakultativ pathogen“ – das bedeutet, dass sie unter bestimmten Bedingungen krank machen können. Dazu zählen zum Beispiel Clostridien.
Bakterien, die die Darmflora dominieren, lassen sich den folgenden vier Gruppen zuordnen:
- Firmicutes (z. B. Laktobazillen, Clostridien)
- Actinobakterien (z. B. Bifidobakterien)
- Proteobakterien (z. B. Eschericia coli)
- Bacteroides (z. B. Prevotella)
Die Zuordnung zu einer dieser Gruppen sagt nichts über die Eigenschaften der einzelnen Bakterienarten aus.
Gut zu wissen: Allgemein gilt eine große Vielfalt an Bakterien im Darm als erstrebenswert. Bei bestimmten Erkrankungen wird beobachtet, dass die Diversität der Darmflora sinkt – sie also quasi „verarmt“. Eine geringe Bakterienvielfalt wird als Anzeichen einer „Dysbiose“, also eine Störung der Darmflora gewertet.
Entwicklung der Darmflora
Der Fötus im Mutterleib ist weitgehend steril. Doch schon während der Geburt kommt es zur sogenannten „Erstkolonisierung“. Wird ein Kind natürlich entbunden, ähnelt seine Darmflora der vaginalen Flora der Mutter und ist durch einen hohen Anteil an Milchsäurebakterien und Bifidobakterien gekennzeichnet. Bei Kindern, die per Kaiserschnitt auf die Welt kommen, ähnelt die Darmflora der Zusammensetzung der Hautbakterien (Staphylokokken, Corynebakterien) der Mutter. In den ersten Lebensmonaten wird die Darmflora durch Stillen positiv beeinflusst, denn Muttermilch enthält viele Bifidobakterien.
Erst ab dem zweiten oder dritten Lebensjahr bildet sich eine relativ stabile, individuelle Darmflora aus. Aber auch im Erwachsenenalter ist die Mikrobiota ein dynamisches (und empfindliches) Ökosystem. Die Zusammensetzung kann durch verschiedene Faktoren wie Ernährung, Stress und Medikamente beeinflusst werden. Deshalb ist die Darmflora bei jedem Menschen so einzigartig wie sein Fingerabdruck. Im Alter wird die Darmflora oft instabiler und die Vielfalt der Darmbakterien nimmt ab.
Einflussfaktoren auf die Darmflora
- Gene
- Geburtsweg (Kaiserschnitt vs. natürliche Geburt)
- Stillen oder Flaschennahrung
- Ernährung
- Darm-Infekte und bestehende Darm-Erkrankungen
- Alter
- Gesundheitszustand
- Medikamente (Antibiotika, Kortison, Schmerzmittel, Säureblocker)
Die drei Darmflora-Typen
Unsere Darmflora ist so einzigartig wie unser Fingerabdruck. Dennoch haben Untersuchungen erst kürzlich gezeigt, dass es offenbar drei Darmflora-Typen gibt. Sie werden auch als „Enterotypen“ bezeichnet. Typ 1 kommt häufig bei Menschen vor, die viel Fleisch essen – hier dominieren die Darmbakterien der Gattung Bacteroides. Sie haben den Ruf, besonders gute Futterverwerter zu sein und dazu zu führen, dass ihre Wirte leichter Speck ansetzen. Bei Vegetariern und Veganern liegt hingegen oft Typ 2 vor, bei dem Bakterien der Gattung Prevotella vorherrschen. Der dritte Typ kommt am häufigsten vor – bei ihm haben die Ruminococcus-Bakterien das Sagen.
| Enterotyp 1: Bacteroides |
|
|---|---|
| Enterotyp 2: Prevotella |
|
| Enterotyp 3: Ruminococcus |
|
Funktionen der Darmflora
- Unterstützung der Verdauung: Viele Bakterien im Dickdarm machen sich als „Resteverwerter“ nützlich: Sie bauen die Nahrungsbestandteile ab, die der Mensch mit seinen Enzymen nicht aufspalten kann. Dazu zählen vor allem unverdauliche Pflanzenbestandteile – die Ballaststoffe.
- Versorgung und Schutz der Darmschleimhaut: Beim Abbau von Ballaststoffen in einem Prozess, der „Fermentation“ genannt wird, produzieren die Darmbakterien sogenannte kurzkettige Fettsäuren: Essigsäure (Acetat), Buttersäure (Butyrat) und Propionsäure. Sie werden von den Darmzellen als Energiequelle genutzt und regulieren das Wachstum und die Entwicklung der Darmzellen.
- Stoffwechsel und Energiegewinnung: Bis zu 10 Prozent der täglich aufgenommen Kalorien werden durch den bakteriellen Abbau von Ballaststoffen durch die Darmbakterien zur Verfügung gestellt. Sie leisten einen Beitrag zur Regulation des Zucker- und Fettstoffwechsels.
- Kolonisierungsresistenz: Eine gesunde Darmflora verhindert, dass potenziell schädliche Bakterien, die natürlicherweise im Darm vorkommen, sich vermehren. Ist der Darm mit „guten“ Bakterien besiedelt, verdrängen diese die krankmachenden Erreger. Zum einen konkurrieren sie um das „Futter“ und verbrauchen den Sauerstoff, den viele krankmachende Keime benötigen. Zum anderen produzieren manche Darmbakterien auch Abwehrstoffe und hindern die schädlichen Erreger daran, sich an die Darmwand zu heften. Laktobazillen und Bifidobakterien produzieren beim Abbau von Ballaststoffen Milchsäure, die dafür sorgt, dass der pH-Wert im Darm sinkt und so ein saures, darmfreundliches Milieu entsteht.
- Vitamin-Produktion: Unsere Darmbakterien produzieren wichtige Vitamine wie z. B. Vitamin K und verschiedene B-Vitamine.
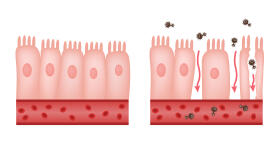
- Aufrechterhaltung der Darmbarriere: Die Darmflora stellt eine von drei Verteidigungslinien der Darmbarriere dar. Zum einen konkurrieren die „guten“ Darmbakterien mit Krankheitserregern um Nahrung und können so verhindern, dass die ungünstigen Keime Überhand nehmen. Zum anderen trägt die Darmflora auch dazu bei, dass die sogenannten „Tight junctions“, das sind die Verschlussleisten zwischen den Zellen der Darmwand, gut abdichten. Das ist wichtig, damit keine Erreger oder Schadstoffe durch die Darmwand hindurch ins Blut gelangen. Kurzkettige Fettsäuren, die von den Darmbakterien produziert werden, haben ebenfalls eine Schutzwirkung auf die Darmwand.
- Entwicklung und „Training“ des Immunsystems: Die Darmflora stimuliert das darmeigene Immunsystem, umgekehrt beeinflusst das Immunsystem auch die Zusammensetzung der Darmflora. Das darmeigene Immunsystem muss nützliche Darmbakterien tolerieren und krankmachende Erreger bekämpfen. Um für die Unterscheidung zwischen „gut“ und „böse“ fit zu sein, muss das Immunsystem tagtäglich trainiert werden. Denn ansonsten kann es passieren, dass Inhaltsstoffe aus Nahrungsmitteln plötzlich fälschlicherweise als Schadstoffe eingestuft werden und die körpereigene Abwehr sie bekämpft – so könnten Lebensmittelallergien ausgelöst werden. Wenn die Unterscheidung zwischen schädlichen und nicht-schädlichen Faktoren nicht funktioniert, kann sich zum Beispiel auch eine Auto-Immunerkrankung entwickeln. Dann greift das Immunsystem körpereigene Strukturen an.
Gut zu wissen: Während manche unserer Darmbewohner wichtig für Entgiftungsprozesse sind und zum Beispiel den Abbau von Medikamenten beeinflussen, produzieren andere Bakterien im Darm selbst giftige oder sogar krebserregende Substanzen.
Mögliche Anzeichen einer gestörten Darmflora
Als Dysbiose bezeichnen Mediziner eine Störung der Darmflora, die mit verschiedenen Beschwerden in Zusammenhang stehen kann. Sie kann sich in Form einer verminderten Bakterienvielfalt zeigen oder aber auch durch ein Ungleichgewicht von nützlichen und krankmachenden Bakterienstämmen äußern. Eine Dysbiose kann vielfältige Auswirkungen auf Gesundheit und Wohlbefinden haben. Insbesondere dann, wenn das Ungleichgewicht über längere Zeit – Wochen oder Monate – bestehen bleibt.
Es liegt nahe, dass eine gestörte Darmflora zunächst einmal direkt am Ort des Geschehens für Probleme sorgt. Zu den Anzeichen einer gestörten Darmflora zählen daher zum Beispiel Blähungen, Darmkrämpfe und Bauchschmerzen sowie ein schmieriger, übelriechender Stuhl.
Folgende Anzeichen können auf eine gestörte Darmflora hinweisen:
- Bauchschmerzen, Völlegefühl
- Blähungen, Blähbauch
- Durchfall
- Schmieriger, übelriechender Stuhl
- Verstopfung
Darüber hinaus wirkt sich eine gestörte Darmflora auch negativ auf die Schlagkraft unseres Immunsystems aus. Die geschwächte Abwehr hat dann zur Folge, dass Betroffene besonders anfällig für Infekte (z. B. Erkältung, Pilzbefall) sind.
Auch Heißhungerattacken, Müdigkeit sowie eine Unverträglichkeit von Nahrungsmitteln können mit einer gestörten Darmflora in Zusammenhang stehen.
Hätten Sie's gewusst?
Gestörte Darmflora: Was sind die möglichen Folgen?
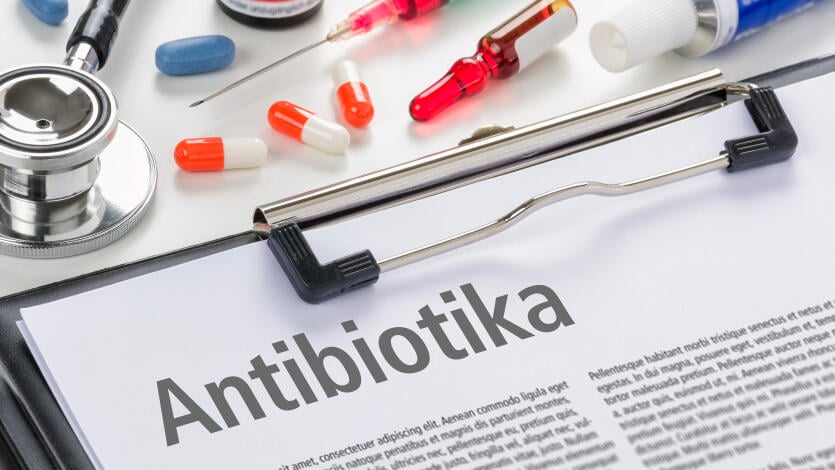
Besonders eindrücklich zeigen sich die Folgen einer gestörten Darmflora oft nach einer Antibiotika-Behandlung. Antibiotische Wirkstoffe sind die Waffe schlechthin gegen bakterielle Infektionen. Das Problem: Sie können nicht unterscheiden zwischen den „guten“ Darmbakterien und den bakteriellen Erregern, gegen die sie eigentlich eingesetzt werden. Die natürliche Darmflora wird durch Antibiotika angegriffen. Das führt bei manchen Patienten zu einer sogenannten „Antibiotika-assoziierten Diarrhoe“.
Heute weiß man, dass die Darmflora zum Beispiel auch bei Patienten mit Reizdarmsyndrom oder chronisch entzündlichen Darmerkrankungen wie Morbus Crohn oder Colitis ulcerosa gestört ist.
Es mehren sich die Hinweise, dass eine gestörte Darmflora auch mit verschiedenen weiteren Erkrankungen und Gesundheitsproblemen in Zusammenhang stehen könnte. Dazu zählen zum Beispiel:
- Übergewicht
- Diabetes mellitus
- Arterienverkalkung (Arteriosklerose)
- Depressionen
- Autismus